Koľko ušetrí telemedicína?
Pandémia COVID-19 odkryla slabiny zdravotníckych systémov naprieč svetom. Nemocnice boli zahltené, ambulantná starostlivosť výrazne obmedzená a mnoho pacientov sa rozhodlo odložiť svoje vyšetrenia, či už zo strachu, alebo z presvedčenia, že by sa k nim aj tak nedostali. Jedným z pozitívnych dôsledkov tejto krízy však bola urýchlená digitalizácia zdravotníctva.
Na Slovensku sa telekonzultácia (emailom, telefonicky, videohovorom) stala „bežným“ úkonom a dnes v niektorých ambulanciách tvorí aj polovicu všetkých výkonov. Hoci tento proces nebol bezproblémový, ukázal, čo je možné dosiahnuť, ak systém začne pracovať pod tlakom – inovatívne zmeny, ktoré by za bežných okolností trvali roky, sa v krízovej situácii podarilo implementovať v priebehu niekoľkých mesiacov.
Je telemedicína naozaj nákladovo efektívna?
Potenciál telemedicíny bol však zjavný ešte pred pandémiou. Už v roku 2018 Európska komisia[1] označila tieto technológie za jeden z nástrojov, ktoré môžu zásadne zlepšiť zdravotnú starostlivosť. Vznikla rozsiahla správa analyzujúca viac než sto telemedicínskych projektov naprieč Európou, ktorá sa zamerala na ich vplyv na náklady, kvalitu starostlivosti a spokojnosť pacientov.
Hodnotenie využívalo klasickú cost-benefit analýzu – porovnávali sa náklady na implementáciu a prevádzku nástrojov telemedícny s jej prínosmi, ako sú nižšia hospitalizovanosť, kratšie konzultácie, úspora času na cestovanie či menšia potreba fyzickej infraštruktúry.
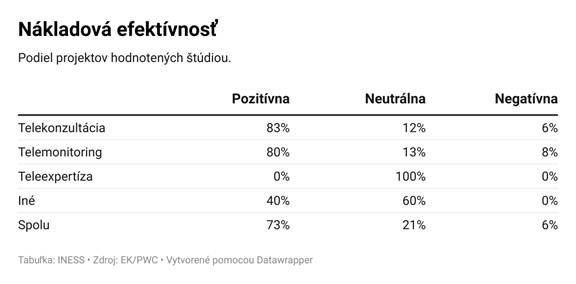
Projekty boli rozdelené do štyroch kategórií podľa typu poskytovanej starostlivosti – telekonzultácie, telemonitoring, teleexpertíza a iné. Zatiaľ čo telekonzultácie zahŕňajú priame poradenstvo medzi lekárom a pacientom na diaľku, telemonitoring využíva digitálne technológie na sledovanie zdravotného stavu pacienta v reálnom čase. Teleexpertíza umožňuje zdravotníkom konzultovať zložitejšie prípady s odborníkmi na diaľku.
Až 73 % zo všetkých hodnotených projektov malo pozitívny dopad z hľadiska nákladovej efektívnosti. Negatívnych prípadov bolo len 5,6 %, čo naznačuje, že ak je telemedicína správne implementovaná, jej prínosy výrazne prevyšujú náklady.
Tieto výsledky boli následne použité v modeli, ktorý analyzoval nákladový vplyv telemediciíny v EÚ. Konkrétne odhadovali nákladovosť cesty pacienta, teda konzultácií od začatia diagnostiky až monitoring po skončení liečby. V teoretickom scenári bez telemedicíny bol priemerný náklad na obyvateľa EÚ 143,3 eur.
V tzv. baseline scenári, teda scenári bez zásahu, sa predpokladal existujúci pomer 18:82 vo využívaní telemedicíny vs. tradičných postupov pri ceste pacienta boli náklady odhadnuté na 8.8 € na telemedicínu a 117.5 € na klasické postupy. Prichádzalo k úspore 16.9 €.
V scenári, kde by sa adopcia telemedicíny zvýšila oproti status quo o 5 percentuálnych bodov (teda pomer 23:77), boli náklady odhadnuté na 11,3 € na telemedicínu a 110.39 € na klasické postupy. Prichádzalo k úspore 7.1 € oproti baseline scenáru.
Významné sú aj nepriame pozitívne dopady – bežná konzultácia u lekára síce trvá v priemere iba 14 minút, no pacienti čakaním na ňu často stratia pol dňa či celý pracovný deň. V prípade telemedicíny sa táto strata produktivity znižuje pod hranicu 30 minút.
Pripomíname, že vzhľadom k vývoju v prostrediu sa jedná už o pomerne staršiu (2019) štúdiu, dnešné dopady tak môžu byť ešte významnejšie.
Praktické príklady
Skúsenosti z pandémie podnietili aj vznik nových modelov poskytovania zdravotnej starostlivosti. V Kanade vznikol program Ontario Virtual Urgent Care[2] (VUC), ktorý pacientom umožnil absolvovať úvodné vyšetrenie online. Až 65 % z nich následne fyzickú návštevu pohotovosti nepotrebovalo. Tým sa ušetrili nielen finančné prostriedky, ale najmä čas a kapacity zdravotníckeho personálu. Priemerné náklady na jedného pacienta klesli o 230 dolárov, pričom celý program stál na existujúcich štruktúrach a nevyžadoval masívne investície do nových technológií.
V mnohých krajinách sa digitálne riešenia udržali aj po skončení pandémie a stali sa súčasťou bežnej praxe. V Dánsku dnes 23,4% lekárov využíva video konzultácie, pričom pacienti aj lekári uvádzajú, že nielenže šetria čas, ale aj „vynechávajú nadbytočné časti“ stretnutí, ktoré v osobnej návšteve trvajú dlhšie.
V USA sa osvedčil model telekonzultácií na pohotovostných oddeleniach vo vidieckych oblastiach – napríklad v rámci programu teleED sa až v 20 % prípadov podarilo zabrániť prevozu pacienta do vzdialenej nemocnice. Z týchto prípadov bolo 43,5 % pacientov následne prepustených priamo domov – teda bez potreby hospitalizácie. V praxi to znamenalo ušetrených 2 673 dolárov na jeden neuskutočnený transfer, pričom 63,6 % tejto úspory pripadlo na verejné zdravotné poistenie.
Ukazuje sa, že mnohé z toho, čo bolo ešte pred pár rokmi považované za nemožné, sa dá zrealizovať – ak na to existuje tlak a jasný cieľ. Nestačí však len samotná technológia. Dôležité je, ako je celý systém nastavený – aby riešenia fungovali aj mimo veľkých miest, aby ich tvorili odborníci a aby reflektovali reálne potreby pacientov aj zdravotníckeho personálu. Iba tak sa z telemedicíny môže stať skutočne funkčný nástroj, ktorý sprístupní kvalitnú starostlivosť každému, kto ju potrebuje.
[1] European Commission, Directorate‑General for Health and Food Safety. Market Study on Telemedicine: Final Report. Publications Office of the European Union, 1 Oct. 2018. PDF, https://health.ec.europa.eu/system/files/2019-08/2018_provision_marketstudy_telemedicine_en_0.pdf.
[2] https://pmc.ncbi.nlm.nih.gov/articles/PMC11287093/?utm_source=chatgpt.com


